患者のみなさまへ・ご紹介いただく先生方へ
ご紹介を頂く先生へ
新生児をご紹介いただく先生へ
当院の新生児集中治療部は、産科や産院、新生児集中治療室に準じるような感染防御がされている施設から直接搬送されてくる患児を中心に診療しております。そのため、当院の病棟を感染症から守るために、一度でもご自宅など医療施設外へ退院された方の入院は制限しております。
一度退院された患児の場合、当院の小児科にて診察しますので、小児科の当日担当医へご連絡・ご相談ください。
現在NICU、又はGCUに在院中で、当院へ転院搬送をお考えの先生へ
当院の近隣(さいたま市)に住所を持つご家族で、患児の退院に向けて準備が必要な患児の転院入院をお受け致します。なお、感染防御がされている施設に在院している場合に限ります。
新生児集中治療室への入室が必要ない場合や、一般小児病棟からの転院入院は当院の小児科病棟でお引き受けしますので、小児科病棟(3A)医長へご連絡・ご相談ください。
入院されていた患児が退院し、その後の乳児検診やフォローアップをご紹介いただけます先生へ
当院の近隣に住所(さいたま市)がある患児のフォローアップをお引き受けいたします。その際にはお手数ですが、入院経過概要と紹介状をご家族に持参していただきますようお願いします。なお、フォローアップ外来は曜日と時間が決まっておりますので、ご家族には受診される前に、お電話で外来受診の予約をされるようお伝えください。また、シナジスを除いた一般の予防接種は、かかりつけ医をお作りいただき、お受けくださるようご家族にご指示ください。
入院診療
当センター新生児部門では、在胎週数30週以上、出生体重1,000グラム以上を入院対象としています。より早産で出生した新生児や、心臓疾患を合併した新生児は、対応可能な他の高次医療施設へ転院搬送としています。
ヒトは、胎児として母体に宿り、出生して新生児、乳児、幼児と育っていきます。医療側から見ると、産科→新生児科→小児科と移り変わっていきます。当センターの産科病棟はNICU・GCUと同じフロアにあります。胎児として入院し、出生、新生児という一貫した診療を行うことができ、新生児科医、小児外科医、NICUスタッフによる胎児診断やプリネイタル・ビジットが行われています。産科側からも、両親の要望に応じて分娩前のNICU・GCU見学が行われています。
小児科病棟との連携も開始し、長期入院となってしまう児や在宅医療が必要な児、再入院が必要となることが予想される児においては退院準備を小児科病棟で行うようにしており、児と家族と小児科病棟スタッフとの信頼関係を構築できるようにしています。
平成26年からは公認心理師が配属され、お子さんを中心とした家族への積極的な関わりを持つケアを行っています。
外来診療
当センターで出生した新生児は、定期的なフォローアップを行っています。また、里帰り分娩で県外の病院で出生したNICUの卒業生や、県内に転居してきた子供たちの診察もしています。
NICUフォローアップ外来
全て予約制になっています。
NICUフォローアップ外来:細野、佐藤(洋)、河野
小児外科外来:池田、後藤
児童精神・発達外来:森
発達検査外来:飯塚
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 午前 | 池田(外科) | シナジス | 発達検査 | 佐藤洋 シナジス |
|
| 午後 | 河野 | 細野 森(1、3) シナジス |
後藤(外科) | 佐藤洋 後藤(外科) シナジス |
池田(外科) |
診療実績(年度)
入院総数
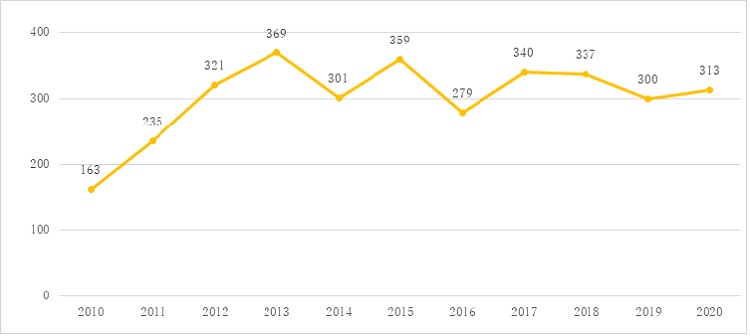
2010年から地域周産期医療センターとして開始しました。毎年300人以上の児が入院しています。
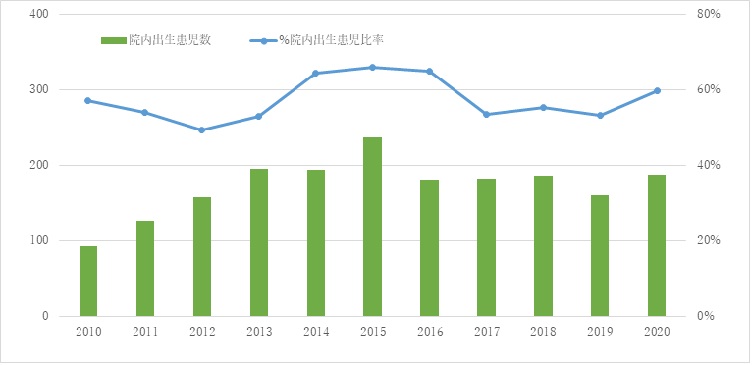
院内出生患児数
多胎児
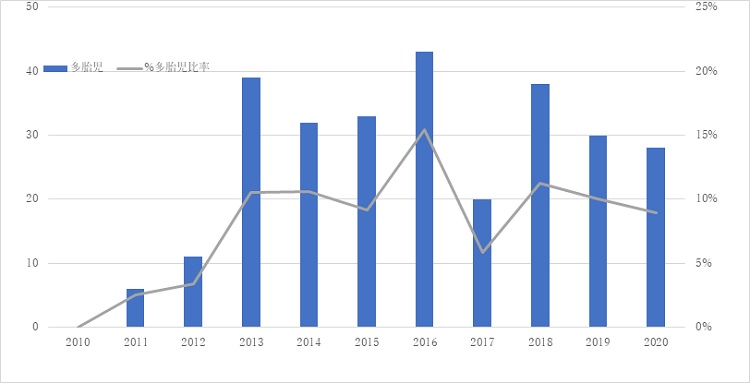
当院は産科病棟が併設されているため、多胎妊娠母体が入院してきます。
入院経路
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 入院総数(再掲) | 163 | 235 | 321 | 367 | 299 | 357 | 278 | 340 | 337 | 300 | 313 |
| 新規入院 | 159 | 231 | 318 | 359 | 293 | 350 | 272 | 334 | 327 | 299 | 312 |
| 転院入院 | 4 | 4 | 3 | 8 | 4 | 5 | 5 | 5 | 9 | 1 | 0 |
| 院内再入院 | 0 | 0 | 0 | 0 | 2 | 2 | 1 | 1 | 2 | 0 | 1 |
| うち戻り搬送事業数 | 0 | 0 | 0 | 2 | 2 | 2 | 1 | 0 | 0 | 0 | 0 |
「新規入院数」とは初めて入院した患児数。「転院入院数」とは他の新生児集中治療施設からの転院入院患児数。
「戻り搬送」とは埼玉県の戻り搬送事業の対象患児数(埼玉県内の周産期施設が満床のために東京都内の周産期施設に搬送された症例で、患児の状態が安定してから埼玉県内へ逆転院搬送する埼玉県の事業)。
当院へ搬送入院となった搬送元の地域(院外出生児の診察依頼発生地域)
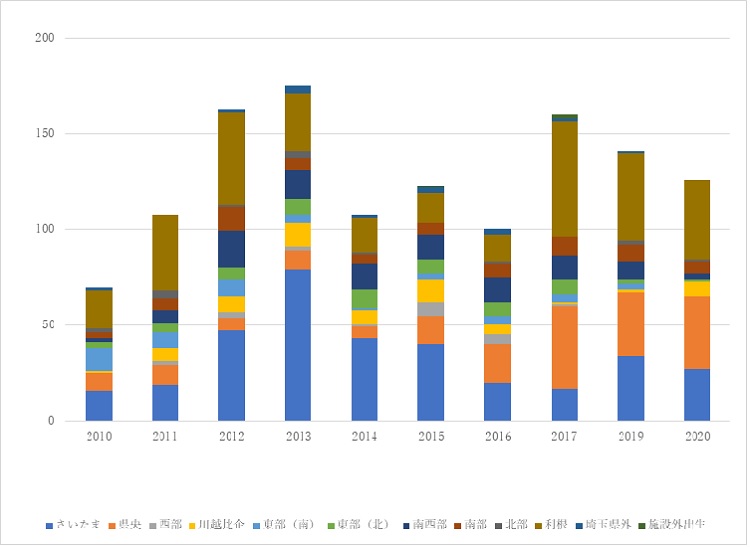
当院は埼玉県の地域周産期母子医療センターとして、県央・利根地域を担当しています。しかし埼玉県内の周産期に関わる医療資源は限られており、それらの有効活用のために他の周産期施設と協力し、幅広く受け入れや病院間搬送を行っています。
当院は新生児ドクターカーを持たないため、埼玉県立小児医療センターのドクターカーによる三角搬送、または消防隊の救急車により搬送されます。
新規入院 出生週数構成
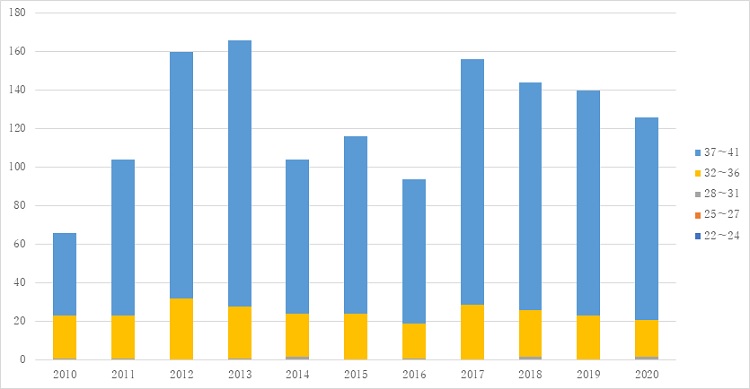
当センターへの入院基準は在胎30週以上であるため、正期産児(在胎37~41週で出生した児)が半数以上を占めています。後期早産児(在胎32~36週で出生した児)は、全体の3割を占めています。
新規入院 出生体重構成
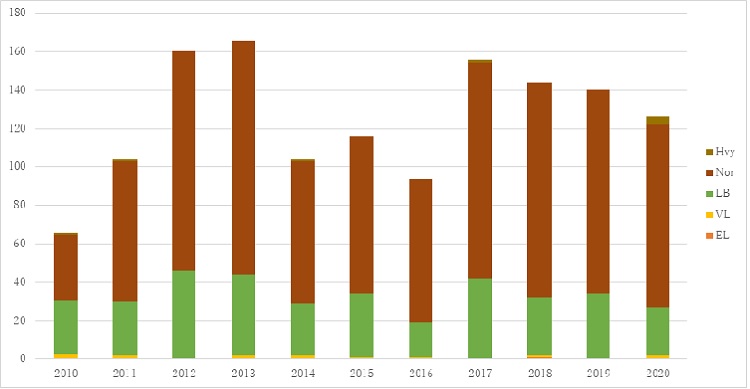
Hvy:巨大児(出生体重4,000g以上)、Nor:正出生体重児(出生体重2,500~3,999g)、LB:低出生体重児(出生体重1,500~2,499g)、VL:極低出生体重児(出生体重1,000~1,499g)、EL:超低出生体重児(出生体重 1,000g未満)。
当センターへの入院基準は、出生週数30週以上、出生体重1,000グラム以上としているため、正出生体重児が半数以上を占めています。
応需率
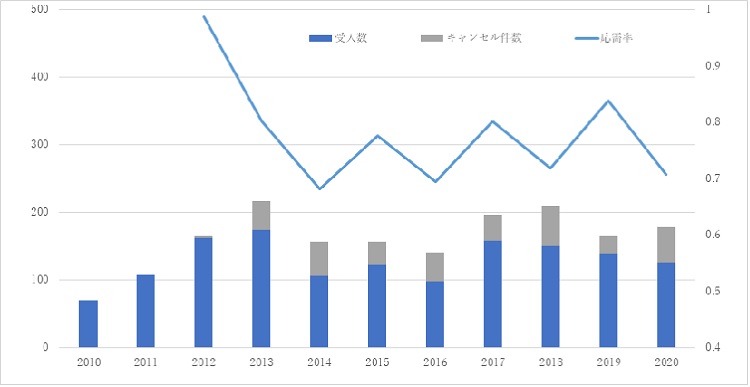
応需率=院外入院数/総院外診察依頼数。
病床不足、機材不足、人員不足、非対応疾患などの理由で、どうしても診察・入院要請をお断りすることがあります。
転帰
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 生存退院 | 147 | 225 | 309 | 328 | 279 | 322 | 266 | 332 | 318 | 386 | 304 |
| 治療転院 | 7 | 9 | 9 | 14 | 12 | 11 | 11 | 8 | 16 | 8 | 2 |
| 治療転棟 | 9 | 1 | 1 | 26 | 6 | 26 | 0 | 0 | 3 | 6 | 7 |
| 死亡退院 | 0 | 0 | 2 | 0 | 4 | 0 | 2 | 0 | 0 | 0 | 0 |
治療転院の内訳は、先天性心疾患、代謝疾患、脳低温療法など、当院では対応できない疾患を合併したこども達です。
臨床研究
自治医科大学附属さいたま医療センター周産期科新生児部門では、赤ちゃん達にとって「最新で、最善の医療とは何か」を追求するために研究を行っています。研究には、実際に行う診療の中であらかじめ同意をいただいて進める前方視的研究と、既に行った診療を振り返って調査していく後方視的研究があります。後方視的研究の場合には、患者さんに新たな負担が加わることははありませんし、研究の成果を発表する際には個人が特定されない方法で処理を行いますので個人のプライバシーは保護されます。しかし、もし診療データの使用に同意されない場合は、以下にご連絡ください。その場合、研究の対象から除外させていただきます。その場合、当センターにおける患者様の診療・治療の面で不利益を被ることはありません。
連絡先メールアドレス:perinatal_nicu@jichi.ac.jp
現在実施中の臨床研究
研究目的:有効な換気が見られない場合はマスクとバッグにより人工呼吸を行います。マスクとバッグによる人工呼吸が適切に行われているかは臨床的には人工呼吸ごとに胸郭が上がるか、全身の皮膚色が赤みがかるか、また心拍モニタや動脈血酸素飽和度モニタの数値が改善することを判断して手技の修正を行いながら有効な人工換気を行おうとしています。しかし臨床的な判断は判断する人により異なります。この研究はマスクとバッグの間に呼吸機能を測定するセンサーを装着することにより呼吸数、吸気・呼気フロー、1回換気量、リーク率、呼気中二酸化炭素濃度が測定できます。術者の手技の修正によって呼吸機能センサーから得られた数値がどのように変化するかを人工呼吸が終わってから解析します。これによって臨床的判断及び従来の呼吸数、動脈血酸素飽和度の数値と比較してこれらのパラメータのうち何が有効な換気を示すものかを検討するものです。
研究方法:本研究は通常の診療行為を研究者が術者とは別に術者がお子様がマスクによって人工呼吸を行っている手技をビデオ撮影すると共にモニタを装着してモニタ画面に表示される数値を別のビデオカメラに収録して手技とモニタ各種数値の関係性を人工呼吸終了後に解析します。
研究終了予定:令和4年3月31日
研究担当者:細野 茂春
研究の対象者:2017年1月から2019年12月までの間、当院新生児集中治療室に入室したお子さん。
研究の目的:本研究では心拍数(心臓の拍動回数)を連続的に測定し、心拍数の“ゆらぎ”を分析します。これは心拍変動と呼ばれます。ヒトは常に一定の心拍数を呈しているわけではありません。運動中や睡眠中など、その状態に応じて大きく変動します。心臓の拍動は自分の意志とは別の、独立した自律神経系の命令で決められています。逆に、心拍変動をさらに細かく分析していきますと、自律神経系の活動状態がわかってきます。しかし、多くの研究は小児や成人で行われており、出生後早期の新生児の心拍変動に関しては不明な点が多く残されています。赤ちゃんは、お腹の中にいた時代から、外の世界での生活に切り替える作業を人知れず行っており、その過程における自律神経系活動を観察するために、心拍変動解析を行います。
研究の具体的方法:NICUでは連続心電図監視を行っております。これらの情報をデジタルデータとして保存し、専用の解析ソフトで心拍数の周波数解析を行います。その他に診療録から出生週数、出生体重、性別、日齢、呼吸・循環状態、栄養状態のデータも収集しますが、個人を特定できるデータ(氏名、生年月日)は収集されません。これらのデータは集約されて統計学的に解析します。本研究のために日常の診察行為以上の事がなされる、又は、追加されることはありません。
研究終了予定:2023年12月31日
研究の対象者:2013年1月から2020年12月の間、当院産科病棟(4B病棟)に分娩目的で入院した母体と、そのお子さん。
研究の目的:もともと糖尿病を患っていた妊娠母体や、妊娠期間中に母が糖尿病を合併(妊娠糖尿病)した場合、その影響は母のみではなく、お腹の中の赤ちゃん(胎児)にも影響する事が分かっています。母体の糖尿病の状態が悪い(コントロールが悪いと言います)と、赤ちゃんは様々な疾患を発症します。代表的なものは過成長であり、胎児の体重が大きくなり、難産や帝王切開分娩になる事があります。その他、低血糖症、低カルシウム血症、出生時の呼吸障害などが知られています。また、長期的に見るとメタボリック症候群(いわゆる成人病)を発症するリスク因子とされています。当院の産婦人科では、内分泌代謝科の協力のもと、積極的に糖尿病合併妊娠の方を受け入れて、治療を行っております。本研究は、糖尿病を合併した妊婦さんの状態と、生まれてきた赤ちゃんの状態を照らし合わせ、効果的な母体の糖尿病管理目標を探る研究となります。
研究の具体的方法:過去の診療録から妊娠中の栄養と糖尿病管理計画、母体の合併症の有無、分娩時の所見と、赤ちゃんの合併症や体重の増え方、在院日数を調査します。これらのデータは集約され、関連性を統計学的に調査します。本研究のために日常の診察行為以上の事がなされる、又は、追加されることはありません。
研究終了予定:2021年12月31日
研究担当者:佐藤 洋明
研究の対象者:2013年1月から2019年12月までの間、当院産科で妊娠高血圧症候群合併妊娠と診断された母体から出生した児。
研究の目的:妊娠中の母体が高血圧を合併する病態は、妊娠高血圧症候群(以下、HDPと記します)と呼ばれ、母体に臓器障害を引き起こす事が分かっています。さらに胎児にも発育不全などの重大な影響を与え、生後、新生児集中治療室に入院するリスクが高くなります。2018年に日本のHDPの診断基準が改定されました。旧診断基準では母体の健康状態のみに基づくものでしたが、新基準では胎児の健康状態も追加され、より鋭敏にHDPを診断することができ、早期に治療を開始できる可能性が期待されています。本研究では、生まれ来る赤ちゃんの健康状態を新旧のHDP基準で比較し、赤ちゃんにとっての新基準の有用性や、HDP診断に不足しているポイントを検討する研究です。
研究の具体的方法:診療録から、次に述べる情報を収集します。母:基礎疾患、妊娠・分娩中の合併症、医療行為の内容、在院日数。児:出生児全身状態、体格、NICU入院の有無、合併症、在院日数。以上の情報を一つの集まりとして扱い、統計学的に解析します。尚、個人を特定できるデータ(病院ID、氏名、生年月日)は収集しません。また、本研究のために日常の診察行為以上の事がなされる、追加されることはありません。
研究終了予定:2025年12月31日
研究担当者:佐藤 洋明
研究対象者:2015年1月から2019年12月に胆道閉鎖症と新規診断され、日本胆道閉鎖症研究会全国登録事業に登録された日本全国の患者さんを対象とします。
研究目的:胆道閉鎖症は急速に肝硬変が進む赤ちゃんの病気で、胆汁を出すための葛西手術の成功率は通常60%前後ですが、日齢151以上では20%に悪化します。一般的には、葛西手術が不成功に終わった場合に肝移植手術を検討するのですが、既に肝硬変に陥っていると思われる場合は葛西手術の成功率が低くなるため、最初から肝移植を選択することもあります。これを一次肝移植と呼びます。現在のところどのような患者さんに一次肝移植を行うべきかという基準はなく、個別の患者さんで検討されているのが現状です。今回の研究は、術前データから手術成功率を算出し、葛西手術か一次肝移植かの選択をする上で参考にできるようにすることを目的としています。
研究の具体的方法:診療録から生年月日,性別,出生週数,出生体重,多脾症・無脾症の有無,初回手術直前の血液検査値(アルブミン,総ビリルビン,直接ビリルビン,AST,ALT,γGTP,PT-INR,血小板数),検査日,手術日,病型,胆汁流出路,1歳時転帰(肝移植の有無,死亡の有無,手術後黄疸消失の有無),肝移植日,死亡日の情報を調査します。これらのデータは集約され、関連性を統計学的に調査します。調査するデータには匿名化が施されており、患者さんと紐づけるためのリストは外部に提供されることはありません。また本研究のために日常の診察行為以上の事がなされる、又は、追加されることはありません。
研究終了予定:2023年3月31日
研究担当者:池田 太郎
研究対象者:令和4年11月24日以前に、B群連鎖球菌感染症(以下GBS)により入院または通院されたお子様。また、令和4年11月25日から令和8年3月31日までに通常菌が存在しない臓器・体液(血液、髄液、関節液、腹腔内膿瘍等)等から採取された検体からGBSが検出された15歳以下のお子さま。
研究目的:GBSは新生児・乳児などにおける細菌感染症の原因の1つです。菌血症や髄膜炎などの重篤な感染症を来す場合も多く、菌の病原因子や耐性遺伝子の調査は今後の感染症予防・治療法の検討に重要です。特に今後妊娠可能女性に対するGBSワクチンの導入が検討されており、ワクチンに含まれるべきGBSの種類やワクチン導入後の効果の評価には、実際に検出した菌の調査が必要です。令和4年11月25日以降に発生した症例について前方向視的な検体の収集も行いますが、令和4年11月24日以前に保存された検体を収集することで経時的な菌の特徴の変化も調査します。
研究方法:GBSによる感染症で入院されたお子様の検体 (血液、髄液、関節液、膿、耳漏など) から検出されたGBSの菌株を収集します。保存された菌株に加え、簡潔な診療情報 (検体採取日、患者様の生年月日、性別、菌株の由来) を国立感染症研究所へ送付します。
研究終了予定:令和8年3月31日
研究担当:丸山麻美