センターの特色
ドクターに聞く
第1回 自治医科大学附属さいたま医療センター消化器内科ならではの「強み」とは
消化器内科 教授 眞嶋浩聡

- 自治医科大学附属さいたま医療センターの医師が、医療現場の実態や最新の研究結果を解説する連載 “ドクターに聞く”。第1回の今回、ご紹介するのは消化器内科です。科を取り纏めている眞嶋医師に、自治医科大学附属さいたま医療センターの消化器内科の強みについて伺います。
最大の強み 早期がんの内視鏡治療の豊富な件数
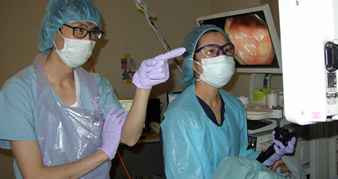
- 自治医大さいたま医療センターの消化器内科の売りは、早期がんの内視鏡治療を積極的に行っていることです。胃がん・大腸がん・食道がんがメインですね。2000年より少し前から始まって進歩してきたESD(内視鏡的粘膜下層剥離術)による切除が中心です。
ひとこと解説
ESDはEMR(内視鏡的粘膜切除術)に替わって行われるようになった治療法です。EMRは腫瘍の下に局注針を刺して生理食塩水を注入し病変を持ち上げ、投げ縄のような金属を被せて絞り込み、通電して切る方法でした。スネアと呼ばれる金属の投げ縄の直径が最大で2㎝しかないため15㎜程の病変しか取れないこと、大きな病変は1回で取れずに分割切除となってしまうことが問題でした。一括切除しないと腫瘍の遺残や再発が非常に多いことがわかってきました。これではまずいということで、ESDが開発されたんですね。
ESDは病変の下に針を刺して生理食塩水を注入し腫瘍を持ち上げ、目視で少しずつ切って粘膜の下の層に入り込み、病変を削ぎ取る方法です。少しずつやらなければならないため、非常に時間がかかります。EMRは5分もあれば手技が完了するのですが、ESDは病変の大きさが2㎝で約30分、4-5㎝で1-2時間はかかります。もちろん病変の場所によっても所要時間は大きく変わってきます。
実際に眼で見ながら切り進んでいくので病変を一括で切除することができます。遺残や再発を非常に低く抑えることができるので、それだけで早期がんの治療が完遂できます。今は多くの病院でこの手法が主流となっていますね。外科手術をすることなく内視鏡で早期がんの治療ができますので、患者さんにとって非常にメリットが大きい治療法です。
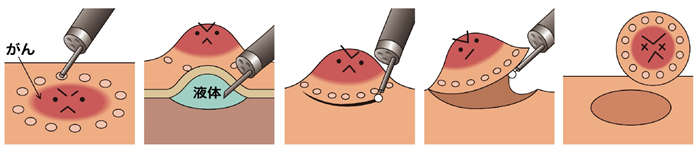
胃ESDは胃の壁が比較的厚いため難易度はそれほど高くはなく、今では多くの病院で行われています。ただ大腸と食道は管腔が狭く壁が薄いので、高度な技術を要します。当センター消化器内科では、松本 吏弘先生・上原 健志先生・石井 剛弘先生・三浦 孝也先生などを中心に行っています。
-
はっきり言って簡単な手技ではありません。消化器内科を専攻するのは医師になって3年目ですが、最初の1年間は上部・下部内視鏡の基本的な観察方法、手技を学びます。4年目に操作しやすい場所にある小さな病変からESDを始めます。徐々に大きな病変にトライしていきますが、手技の十分な習得には少なくとも4年はかかるように思います。
何より、ESDの件数が多いのがうちの強みですね。胃ESDは横ばいで年間130件前後ですが、大腸ESDは140件程・食道ESDは40件程で、最近右肩上がりに件数が増えてきている状況です。週刊朝日MOOKの『手術数でわかるいい病院』の全国ランキングでは大腸ESD件数が20-30位、胃ESD件数が40位前後を例年マークしています。埼玉県内でもトップクラスで、さいたま赤十字病院と1~2位を争っています。
もう1つの強み 超音波内視鏡などを駆使した胆膵がんの高い診断能
もう一つの売りは、超音波内視鏡(EUS)を駆使した胆膵領域疾患の高い診断能です。胆膵を専門にしている関根 匡成先生が2016年に秋田大学から来てくれてから、超音波内視鏡の件数が飛躍的に増えました。それに比例して、内視鏡的逆行性胆管膵管造影(ERCP)の検査数も増加しています。超音波内視鏡でみながら腫瘍に細い針を刺し、腫瘍細胞を採取するEUS-FNA(超音波内視鏡下穿刺吸引法)の数も非常に増えています。膵がんは増加が顕著ながんの一つであり、当院で膵がんと診断される患者さんの数は増えています。
ただ、ステージ3・4で診断しても手術ができない場合が多く、早期発見が何より重要です。発見が遅くなり、抗がん剤だけの治療やベスト・サポーティブ・ケア(BSC;がんに対する抗がん剤などの積極的な治療は行わず、症状などを和らげる治療に徹すること)になってしまう患者さんが多いことは、非常に残念でなりません。
T1といわれる膵臓に限局した2㎝以下の状態でがんを発見して手術にもっていくことが理想ですが、その段階で発見できる患者さんは非常に少なく全体の1割未満です。早期発見、早期診断が重要ですが、その数をいかに増やすかが今後の課題ですね。
科内・他科との連携について
大学病院では上部消化管グループ、下部消化管グループ、胆膵グループ、肝臓グループなどに別れていることが多いですが、当センターの消化器内科は多少の専門性はありますが、基本的には全員が消化器病全般を扱っています。カンファランスも全員が参加して行いますので、科内の意思統一が図られています。

-
他科との連携も良好だと思います。一般・消化器外科、放射線科とは、毎週カンファレンスで相談しながら患者さんにとっての最良の治療方法を検討しています。内視鏡治療後の病理結果の振り返りを行い、疑問症例は病理部の先生のところに行って議論しています。当センターは他科との間の垣根が低く、意思疎通しやすいのはありがたいことですね。
私自身は、近年増えてきている膵炎・膵がんの早期診断や発症メカニズムの解明を中心に診療を行っています。もともと膵臓の外分泌と内分泌の分化調節機構の研究をしていました。今は遺伝子改変マウスを用いて膵炎の発症メカニズムの解明を目指して研究を進めています。研究は膵臓中心ですが、臨床は消化器病全般を対象としており、外来では消化管、肝胆膵疾患のすべての初診・再来患者さんの診療にあたっています。

- 当センター消化器内科の臨床はどこの大学病院と比較しても遜色なく、高いレベルの診療を行っていると自負しています。ただし、臨床が忙しすぎるためか、研究面が少し寂しいのが残念ですね。豊富な症例はあるので、それをまとめたり、前向きに検討したりしたいのですが、忙しくて中々進まないのがジレンマです。
市民の皆さんへ
まず、C型肝炎は薬でウイルスを駆除できるようになってきました。肝炎のウイルス検査は住民検診などでも受けられますので、HCV抗体が陽性の場合は是非受診してください。

-
慢性B型肝炎はC型肝炎と異なり薬でウイルスを駆除することが難しく、核酸アナログでウイルスを抑え込む治療が現在の治療の中心です。核酸アナログの治療でしっかり抑え込めば肝硬変や肝がんへの進行も抑えることができます。集団接種で罹った場合は国からの給付金も出るので、受診していただきたいですね。急性B型肝炎に罹ったものの慢性化せず治癒した患者さんもウイルスの再活性化には注意が必要です。高齢になって免疫力が低下したり、がんに対する化学療法などで免疫が抑制されたりした場合、これまで抑え込まれていた肝炎ウイルスが暴れだすことがあります。このような場合はB型肝炎ウイルス量をモニターすることが大事ですし、必要があれば核酸アナログを内服していただきます。
薬のおかげでウイルス性肝炎は減少傾向ですが、最近は脂肪肝から脂肪性肝炎(NASH)になり、肝臓がんになってしまう患者さんが増えてきています。脂肪肝は成人病の一つといってもよく、肝臓の検査値に異常がみられたら、受診してほしいと思います。まず、採血と腹部超音波検査で肝臓の状態を評価し、必要があれば栄養部で食事指導を受けていただきます。
当科では肝臓病は主に浅野 岳晴先生と吉川 修平先生が担当しています。
何より、市民の皆さんには健康診断や検診、人間ドックを定期的に受けていただきたいと思います。
肝胆膵疾患の早期発見のためにはCT検査が選べれば1番良いですが、できればお腹の超音波検査が含まれている検診を受けてほしいですね。自治体の検診でもオプションで含まれていることがあります。毎年でなくてもよく、何年に1回かでもよいので是非受けてください。採血検査だけでなく超音波検査を受診していただくと、膵臓などお腹の中の臓器の異常の発見率が上がります。
消化器内科
教授 眞嶋 浩聡

1987年、東京大学卒業、6年間消化器病の研修に励む。群馬大学内分泌研究所(生体調節研究所に改名)にて5年間研究し博士号取得。2年間、シカゴ大学のハワードヒューズ医学研究所の糖尿病研究室で2型糖尿病の疾患感受性遺伝子を連鎖解析を用いて見つけるプロジェクトに参加。その後2年間は宮内庁侍医として働き、東京大学で6年間・秋田大学で7年間の勤務を経て2015年より現職。