センターの特色
ドクターに聞く
第1回 自治医科大学附属さいたま医療センター消化器内科ならではの「強み」とは
第2回 高度・先端技術を提供し地域に貢献する「一般・消化器外科」
一般・消化器外科 教授 力山敏樹

-
自治医科大学附属さいたま医療センターの医師が、医療現場の実態や最新研究結果を分かりやすく解説する連載 “ドクターに聞く”。
第2回は「一般・消化器外科」をご紹介します。
診療科長である力山医師に、一般・消化器外科が高度な技術を提供しながらどのように地域に貢献しているのか、その現状について伺いました。
特に力を入れているのは鏡視下手術(腹腔鏡・胸腔鏡)
-
そもそも「一般・消化器外科」とはどのような科か、ご説明します。
当科は病院内で、脳神経外科・心臓血管外科・呼吸器外科・整形外科・泌尿器科・眼科・耳鼻咽喉科・皮膚科・形成外科・歯科口腔外科以外の、 外科系診療すべてを担当しています。
消化器分野を中心としながらも各科で診療しきれない部分まで網羅する必要があり、専門的でありながらも広い知識が求められます。数ある外科系診療部の中でも、 比較的難易度の高い科であると言えるでしょう。
当科が各疾患で現在力を入れているのは、鏡視下手術(きょうしか しゅじゅつ)です。
ひとこと解説 ~鏡視下手術(内視鏡外科手術)って?~
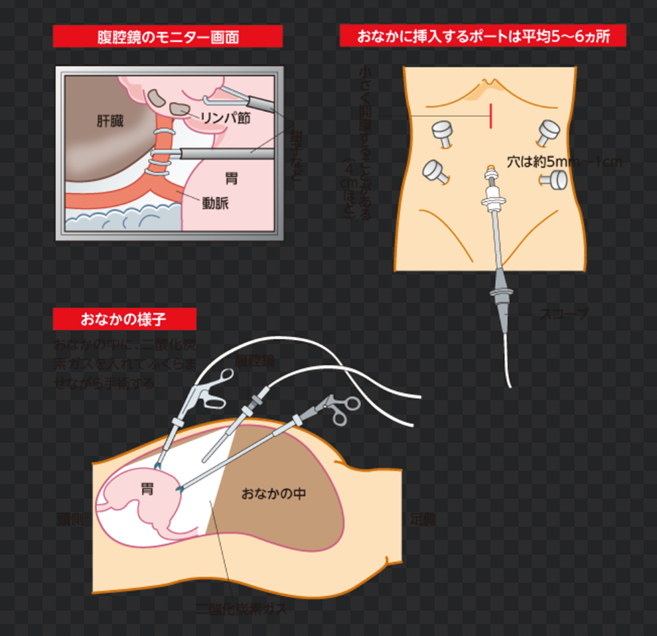
通常お腹の手術をするときには「開腹手術」、胸の中を手術するときには「開胸手術」と言い、皮膚をメスで大きく切って、体の中を医師が直接目で見ながら手術を行う方法を取ります。
これに対して「鏡視下手術」というのは、腹腔鏡(ふくくうきょう・通称ラパロ)や胸腔鏡(きょうくうきょう)という内視鏡(カメラ・電子スコープ)をお腹や胸の中に入れ、
モニターで拡大された映像を見ながら、長い手術道具を外から操作して手術を行うものです。
胃の内視鏡(胃カメラ)や大腸の内視鏡(大腸カメラ)を使用してポリープや腫瘍を切除する「消化管内視鏡手術」とは、全く異なる手術です。
内視鏡を入れる穴1個と手術器械を入れるための穴2~5個を空けると共に、場合により臓器を取り出したり細かい操作をしたりするために
3cm~10cmの切開創(せっかいそう)を加えるだけの、小さな傷口を空けるだけで行えます。
一般の患者さんにとって「手術は大きくお腹を切り開くので、術後の痛みも強くて怖い」というイメージがあったでしょう。
しかし1990年に胆石症の患者さんに対して初めて鏡視下手術が行われて以降、日本中に広まりました。
その後様々な病気に対しても鏡視下手術が行われるようになり、現在も進化しているのです。(病気の種類・部位・進行具合などにより、必ずしも鏡視下手術が適用できない場合もあります)
鏡視下手術は低侵襲(ていしんしゅう)で体への負担が少ない為、多くの病院で取り組みが進められています。
メリットも多いですが、デメリットは難易度が高いこと・必ずしもすべての病院で可能ではないことなどが挙げられます。
当科でも鏡視下手術の比率が年々増加しています。
2009年に増設された当センターの中央手術部4部屋のうち2部屋は鏡視下手術専用であり、今後の更なる件数増加に対応するべく体制を整えています。
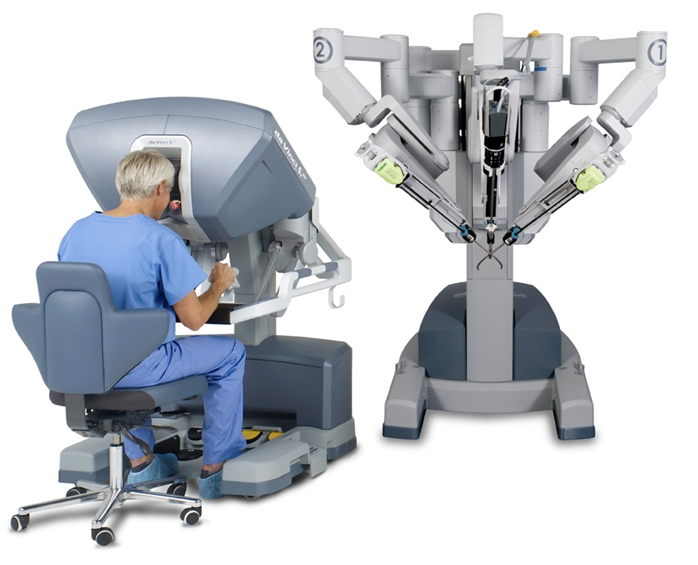
また大腸(直腸)の分野ではロボット手術の導入が進められていますが、当科でも2019年11月から開始しました。
今後も時代によって変化する先進的な治療を取り入れ、患者さんのために鋭意努力していきます。
肝胆膵など高難度の手術に自信、さいたま市唯一の食道外科専門医認定施設
当科の強みは、難易度の高い肝胆膵(かんたんすい)や食道の手術です。
肝胆膵とは肝臓、胆嚢(たんのう)・胆管、膵臓のことです。消化管系より一般的に難しいと言われていますが、私を中心に当科の医師達が得意とする分野です。
高難度の開腹手術はもちろんのこと、腹腔鏡の比率もだいぶ増えてきました。
最近では県内やさいたま市周辺の肝胆膵の集まりで私がコメントしたりイニシアチブを取ったりすることも多いですね。
地域の肝胆膵医師の先生方には一目置かれている印象があり、ある程度存在感を示すことができているのではないでしょうか。
食道分野についてですが、胃がん手術で幽門側胃切除(ディスタール)が減り上部噴門部(食道と胃の接合部分)の手術が増えている関係で、食道手術に近いオペが増加しました。
実は食道外科専門医認定施設は埼玉県内に4施設しかなく、さいたま市では当センターのみです。
NCD(National Clinical Database)などの統計でも「認定施設は5年生存率などの成績が非常に良い」というデータが出ており、今後は食道の手術を認定施設以外で行わなくなる可能性もあるのです。
今後も専門性を高めながら、高度技術も安心して提供できる施設でありたいと思っています。
手術件数豊富で科全体のレベルアップを図り、更に地域貢献を目指す
皆さんにとって「良い病院」とは何でしょうか?
人によって色々な意見があると思いますが、私の考える良い病院の条件は「手術件数の多さ」・「病院内の医師全体のレベルの高さ」です。
まず、手術件数が多いと何が良いのでしょう?
1番のメリットは医師がたくさん修練を積めることです。
研修医の期間を経て一人前の医師になったとしても、外科手術の範囲は広く日々技術も進歩していきます。
学会などで話を聞いたり独自に勉強したりするのも大事ですが、数多くの症例に当たってオペの件数を増やすこと以上に、レベルアップへの近道はありません。
また肝胆膵など高難度の手術では、経験が豊富な「ハイボリュームセンター」は症例の少ない施設に比べ、合併症が少なく予後も良いと報告されています。
当科は手術件数が多く、年間で1150~1160件ほど行っています。(※2020年の実績は1179件)
件数が豊富なことにより、多彩な研究も可能となっています。
当科の単施設で1,000人規模の術後感染症の研究を以前行ったのですが、2019年に“Surgery”という雑誌に掲載され、多くの学会で評判になりました。
現在も同様の規模の研究を1つ走らせている最中で、結果が出るのが楽しみです。
現場での経験を世界に発信しながら実臨床にもフィードバックできていることは、当科の特長と言えるでしょう。
さて、もう1つの「病院内の医師全体のレベルの高さ」はどうして大事なのでしょうか?
「名医」という言い方が良いのか分かりませんが、名医1人だけに頼る病院には限界があります。
その医師が転出してしまえばレベルがガクンと落ちてしまいますし、患者さん側としても名指しで医師(術者)を選べる訳ではないので、メリットを享受できるとは限りません。
だからこそ、医師1人1人の能力にバラつきがある病院より、全体のレベルを上げようと努める病院が望ましいと考えます。
当科は自治医科大学附属さいたま医療センターの一部であり教育機関の側面も併せ持つため、若手教育には使命感を持って取り組んできました。
2021年5月には「良性疾患チーム」をチーム横断的に作るなど、若手がベテランの指導を受けながら多くの症例に当たることができるよう、様々な工夫を凝らしています。
上記に加え、自治医科大学の設立の趣旨「医療に恵まれないへき地等における医療の確保向上及び地域住民の福祉の増進を図る」に沿い、地域への貢献を第一に考えています。
特にここ3~4年は病診連携が良好で、大宮・岩槻・与野など近隣の医師会から多くの患者さんを紹介していただけています。
科内・科外を問わず、院内コミュニケーションが良好
科内は、何よりコミュニケーションを大事にしています。
年度ごとに入れ替わりもありますが、既に今年度もかなりいい雰囲気で仕事を進められています。
「全員での情報共有」に重きを置いており、多忙な中でもカンファ(カンファランス)は毎日行います。若手は聞くことも勉強になるので、チームなどに関係なく多く出席しています。
時にはSlack(ビジネスチャットツール)も用いながら、医局との連絡・緊急連絡・申し送りなどの連絡を密に取り合っています。
他科とも良好な関係を築いています。
消化器内科とは病棟が一緒になったので、なお一層円滑なコミュニケーションを図れています。週1回ほど、若手医師を派遣してトレーニングさせることもあります。
加えて、放射線科・消化器内科・当科の3科で肝胆膵のカンファを行うなど、多様な取り組みをしてきました。
現在は新型コロナウイルス感染症対策のため定期では行っていませんが、その分パーソナルコミュニケーションを取るように日々心がけています。
また特筆すべきは「チーム医療の連携の良さ」です。
中でもがん医療はチームでの医療が大事なのですが、当科は様々な職種の各根が低い上、がんの認定看護師と認定薬剤師にやる気があり、がん治療における患者さんへのトータルケアが良質です。
医療は医師だけで完結するものではなく、医師も看護師も薬剤師も同じ「病院のスタッフ」です。科全員が一丸となってケアすることで、利用される患者さんの満足度向上に努めています。
最後に、市民の皆さんへ。
自治医科大学附属さいたま医療センターの一般・消化器外科では上記の取り組みを行っています。
わざわざ都内まで行かずとも、ここ大宮の地で十分に高度・先進的な治療を受けられる現状を知っていただければ幸いです。
今後も市内などの近隣地域を中心に、より多くの患者さんの役に立てるよう励んでいきます。
※ 文章中の数字は2021年6月現在のものとなっております。
一般・消化器外科
教授 力山敏樹(りきやまとしき)

1990年、東北大学医学部卒業。1997年東北大学にて医学博士取得。 1999年から2001年まで米国国立癌研究所(NIH/NCI)留学。2002年から2012年まで東北大学にて助教、講師、医局長を経て、2012年より現職。