放射線治療のご依頼について
放射線治療につきましては、他施設からのご紹介を直接お受けしていません。該当する診療科宛てにご紹介ください。
外来診療についてはこちらを、紹介患者初診外来スケジュールついてはこちらをご覧ください。
当センターの放射線治療について
●高精度放射線治療が可能な2台の新しい治療機で、最新技術を取り入れた質の高い放射線治療を提供しています。
●多様な疾患に対し、根治を目指す治療から緩和的治療まで、患者さんに最適な医療を提案しています。
●患者さんのお話を伺いながら、安心して治療を完遂できるよう、きめ細やかなサポートをしていきます。
●より良い診療の実現に向けて、各職種が連携しチーム医療を実践しています。
放射線治療は手術、化学療法とならぶ癌治療の3大柱の一つです。放射線治療技術の進歩は著しく、いわゆるピンポイント治療と呼ばれる高精度放射線治療の発展により、治療成績は改善してきています。
当センターでは年間約500症例と多くの患者さんの放射線治療を実施しており、VMATを含むIMRT(強度変調放射線治療)や定位放射線治療などの高精度放射線治療を先進的に実施しています。当センターが実施している高精度放射線治療は図1の通りです。現在,当センターの高精度放射線治療の割合は治療全体の6割に及んでおり,適切に、また多くの患者さんに、質の高い治療を提供したいと考えています。
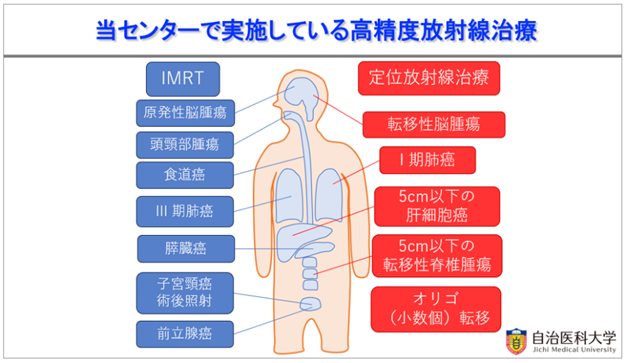
図1.当センターで実施している高精度放射線治療
(この他の疾患にも、必要に応じて高精度放射線治療を適用しています )
これまで当センターではElekta社の最新鋭機であるVersaHDを用いて高精度放射線治療を実施していました(写真1)。 さらに、2024年からは新たな放射線治療機としてElekta社のHarmonyが導入となり(写真2)、高精度放射線治療機が2台体制となりました。 今後はさらに多くの患者さんに、より良い放射線治療が行える体制が整いました。
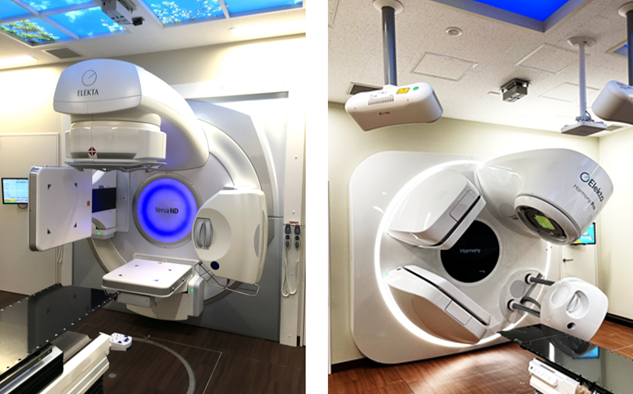
写真1.VersaHD 写真2.Harmony
IMRTという高精度治療は、多方向から、様々な形状の放射線を照射して、癌にダメージを集約させる方法です。
また腫瘍の周りには正常な臓器がありますが,IMRTを用いることで放射線によるダメージが標的に集中するため、従来の治療方法よりも正常な臓器の線量を抑えることが可能です。
線量分布図1 は、頭頚部における従来法(左右対向2門照射)とIMRTの線量分布(線量の集まり方)の違いを図示したものになります。
IMRTでは舌や耳下腺、脊髄といった正常臓器を避けつつも、標的の形に添って線量が集まっていることが分かります。

線量分布図1.頭頚部における線量分布の比較
これまでIMRTは前立腺癌(線量分布図2.前立腺)や頭頸部腫瘍、脳腫瘍に行われてきましたが、近年では進行期肺癌、食道癌、膵臓癌にも適応を広げて治療を行なっています(線量分布図3.肺癌)。 IMRTでは分割して照射を行う方法が主流のため、20-35回(5-7週間)の治療期間となります。
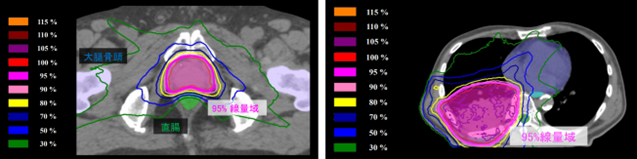
線量分布図2.前立腺 線量分布図3.肺癌
一方で、5cm以下の小さな病変に対して、1回線量を大きく1週間以内の短期間で治療が終了となる、定位放射線治療もピンポイント治療として発展してきています。 これまで、I期肺癌や肝臓癌を中心に定位放射線治療は行われ、局所制御率は90%と良好な治療成績が報告されています。 さらに、2020年の保険適応の拡大に伴いオリゴ(小数個)転移や、5cm以下の脊椎転移性骨腫瘍にも定位放射線治療が実施可能となりました。 たとえ転移があったとしても、病変の大きさや数が限られていればしっかりと治すことができる新たな治療法として、定位放射線治療は期待されています(線量分布図4.骨転移 定位放射線治療)。 また2024年より、当センターではリニアックナイフなどと呼んでいますが、、脳定位放射線治療を実施可能なシステムを導入し、少数個の脳転移に対しても高い局所制御率が期待した治療が実施可能となりました(線量分布図5.脳転移 定位放射線治療)。 定位放射線治療は全ての疾患に適用されるわけではありませんが、様々なガイドラインとも併せて、適切に適用できるよう努めています。
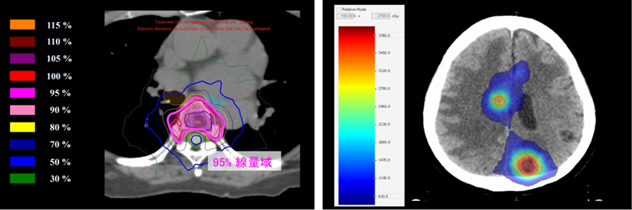
線量分布図4.骨転移 定位放射線治療 線量分布図5.脳 定位放射線治療
当センターの特徴
2024年より、当センターの放射線治療システムが新しくなり、皮膚へのマークを極力減らした放射線治療を提供しています。
放射線治療では一般的に、初めにCTを撮影して、そのCT画像を使って治療計画を作ります(どこに、どのくらい、どうやって放射線を当てるか)。
そして、複数回にわたって、計画の通りに照射が行われます。
そのため、患者さんは毎日、CTを撮影したときの体勢をミリメートルレベルで正確に再現する必要があります。
従来の放射線治療では、この毎日の正確な体勢の再現のために、体に線(マーク)をかいていました(図2)。 医療者たちはこのマークを使って、同じ体勢を患者さんにとって頂いていました。
しかし、この方法では、体に線を書くことへの抵抗感や、線が周りに見えてしまうこと・マークが消えない様に日常生活を送ることによるストレスを抱える方もいました。
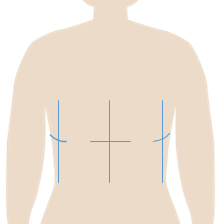
図2.従来の放射線治療では、皮膚にマークを描く必要があった
そこで当センターでは、治療室内に設置された特殊なカメラによって患者さんの体表面をとらえる、体表面画像誘導放射線治療システムを導入しました。
このシステムは図のように3台のカメラを使って、患者さんの体勢や位置のズレを見ることができます。
そのため、患者さんの皮膚にマークが無くても、正確に治療計画通りの体勢を再現できます。
またこのシステムは、万が一治療中に患者さんが動いてしまった時も自動で照射を止めてくれるため、安心して放射線治療を受けて頂けます。
このように当センターでは、皮膚マークなしの放射線治療を推進し、患者さんの安心と安全性を向上させた放射線治療を提供しています。
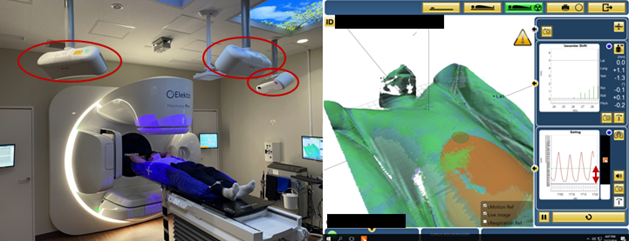
図3.当センターの最新体表面画像誘導放射線治療システム(Catalyst HD+, C-RAD社)
当センターのスタッフと体制
高精度な放射線治療を実施するためには、放射線治療に携わる多くの職種によるチーム医療が必須となります。当センターでは紹介元の内科、外科などの当該診療科の先生方とも密に連携をとりながら診療を行なっています。また、治療部門としては放射線治療医、医学物理士、放射線治療技師、看護師と定期的にカンファレンスを実施し、より良い治療が提供できるよう、一丸となって診療を行なっています。2023年からは医学物理室も設置され、先進的な放射線治療の実施、研究開発なども進めています。

スタッフが一丸となって質の高い診療を提供します