患者のみなさまへ・ご紹介いただく先生方へ
麻酔について
手術を受けていただく際には、痛みを取るために必ず麻酔が必要になります。『麻酔』にはいくつかの種類があり、麻酔の専門医が担当します。

患者様に安全に手術を受けていただき、術後の苦痛を少しでも軽くするために麻酔科医がサポートします。
それでは、どういう患者様にどのような麻酔をするのか、それぞれの麻酔の利点は何かなどをご説明いたします。麻酔には大きく分けて全身麻酔と局所麻酔(脊椎くも膜下麻酔と硬膜外麻酔)があります。それぞれ一つで行うときと、両方を併用するときがあります。

麻酔科医は個々の患者様の病状や手術内容を考慮して、最適の麻酔の方法を考えます。
手術が決まった患者様は麻酔科の外来を受診していただき、麻酔方法をご説明します。各患者様に適した麻酔について、丁寧でわかりやすい説明を心がけています。

当院では心臓血管外科を始め、難易度の高い手術も多く行っています。
当科には麻酔専門医、心臓血管麻酔専門医が多数在籍しています。どんな手術でも安全で質の高い麻酔を提供できるよう日々研鑽を重ねています。
それでは、ここからは全身麻酔、脊髄くも膜下麻酔、硬膜外麻酔についてご説明します。
- 全身麻酔
ぐっすりと寝て、痛みを取り、手術中に動かないようにするのが全身麻酔です。
全身麻酔の薬には注射薬とガス麻酔薬があります。患者さまの年齢や病状などに応じて、どちらの全身麻酔薬がよいかは異なります。麻酔科医が適した方法を選択し患者様に提案します。全身麻酔薬の投与が始まると、2−3分で眠ります。意識がなくても体は痛みを感じますので、必要に応じて痛み止めの薬を一緒に使用します。また手術中に不意に体が動くと非常に危険なため、筋肉の動きを止める薬も用います。手術中は、これらの薬を継続して投与しますので、途中で目が覚めてしまうことはありません。これが全身麻酔がかかった状態です。
全身麻酔がかかると、自分の力で呼吸をすることができなくなります。そのため、全身麻酔がかかったら、呼吸用のチューブを口から入れて(気管挿管)、このチューブを人工呼吸器につないで、手術中は安定して息ができるようにします。手術が終わったら全身麻酔薬の投与を止めます。個人差はありますが、10〜15分程度で目が覚めてきて、しっかり呼吸ができるようになります。意識や呼吸が戻ったことを確認して、呼吸用のチューブを抜いて、病棟に帰ります。
- 脊髄くも膜下麻酔
いわゆる下半身麻酔で、下腹部や足の手術の時に行います。お腹から下に麻酔がかかりますので、お腹より下は痛みを感じなくなり、両足が動かなくなります。
脊髄くも膜下麻酔を行うには、手術台の上で横向きになり、背中から細い専用の針を刺して麻酔薬を注入します。麻酔薬が入るとすぐに足がしびれてぼんやりしてきます。麻酔効果は少しずつ上に上がってきて、数分後にはお腹まで麻酔効果が広がります。効果はおよそ4~6時間くらい続きます。
- 硬膜外麻酔
局所麻酔の一種で、胸部~下半身の手術のときに鎮痛を目的にして行います。脊髄くも膜下麻酔と違う点は、狙った部位だけの痛みを取ることができることです。例えば、お腹の上半分の痛みを取る一方、両足の感覚は普段どおりで、動かすこともできるようになります。
硬膜外麻酔を行うには、手術台の上で横向きになり、背中から専用の針を刺して、脊髄の近く(硬膜外腔)に細い管(カテーテル)を入れます。手術終了後は、このカテーテルから局所麻酔薬を流し続けることで、術後の傷の痛みを軽くすることができます。術式によって異なりますが、術後2日間程度カテーテルを留置して痛み止めを続けることができます。そのため、早くリハビリを始められるという利点があります。リハビリを早く始めることで、手術の後のいろいろな合併症を減らすことができると言われています。
そのほか、超音波を使った末梢神経ブロックという痛み止めの方法も行っています。
これらの麻酔法についての詳しい説明や合併症、麻酔を受けていただくにあたり必要となる処置や手技については手術前に外来でご説明させていただきます。ご不明な点やご質問がございましたら、いつでも麻酔科医までお尋ねください。麻酔に関して、ご不安なこと、ご質問は、遠慮されることなく、いつでもご相談ください。専門のトレーニングを受けた麻酔専門の医師が丁寧に、ご説明いたします。
それでは、当日の麻酔の詳しい流れを説明します。
 全ての麻酔に共通する流れ
全ての麻酔に共通する流れ

患者さんのお名前やID、手術内容などをみんなで確認します。

手術室に入ったら、まずはモニターを体につけます。
血圧計、心電図、酸素飽和度のモニターなどです。
(イラストでは脱衣していますが、服は来た状態です。)
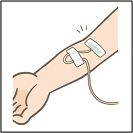
一般的には、まずは静脈からの点滴を1本とります。
大きな血管や心臓の手術の時には、動脈からの点滴も取ることがあります。
点滴をとった後に、もう一度、主治医、麻酔科医、看護師で麻酔を開始する前の手術内容、麻酔方法の確認を行います。
この後は各麻酔方法によって流れが違うので、それぞれ説明していきます。
 大人の全身麻酔のとき
大人の全身麻酔のとき

麻酔科医が顔の前にマスクをあてます。
酸素が出ているので、深呼吸をしていただきます。
全身麻酔を始める前に、体にたっぷり酸素を取り込みます。
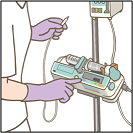
点滴から全身麻酔薬を投与します。
2−3分で眠りに落ちます。
眠くなるまで、深呼吸を続けましょう。
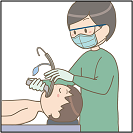
完全に眠ったことが確認できたら、麻酔科医が呼吸用のチューブを入れます(気管挿管)。
完全に眠っているので、痛みや苦しさは感じません。

呼吸用のチューブを麻酔器につなぐことで、呼吸を安定させます。
麻酔器はこのような形をしており、人工呼吸器がついています。
手術中は全身麻酔薬の継続投与を行います。
また、全身麻酔がかかって眠った後に、必要に応じて各種点滴を追加で取る、おしっこの管を入れるなどの処置を行います。
体の準備が整ったら、再度、執刀医チーム、麻酔科医、看護師、臨床工学技士など関係者全員で手術内容を確認します。全ての確認がOKであれば、手術を始めます。
 脊髄くも膜下麻酔
脊髄くも膜下麻酔

ベッドに横になって、背中が丸くなるような姿勢になります。
背中を消毒して、清潔な布をかけます。
針を指す部分に局所麻酔をして、針が刺さる痛みを取ります
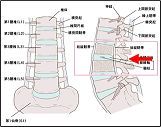
腰の骨のイラストです。一番下に描いてあるのは骨盤の骨です。上が頭側になります。
ピンクの四角くらいのところで、赤矢印のように背骨の突起の間から専用の針を進めます。
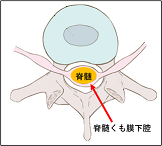
針先が脊髄くも膜下腔(図の赤矢印先端のピンクの部分)というところに達したら、麻酔の薬を注入します。
薬を入れるとすぐに、足がぼんやりして温かくなってきます。
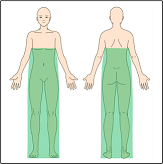
脊髄くも膜下麻酔では左図の緑色の部分に麻酔が効きます。
意識はあり、起きている状態であることが全身麻酔とは大きく違う点です。効果は4−6時間です。
手術の内容や患者さまのご希望によっては、鎮静剤を併用して軽く眠ることも可能です
脊髄くも膜下麻酔が終わったら、再び上向きになって手術の体位をとります。
 硬膜外麻酔
硬膜外麻酔

ベッドに横になって、背中が丸くなるような姿勢になります。
背中を消毒して、清潔な布をかけます。
針を指す部分に局所麻酔をして、針が刺さる痛みを取ります
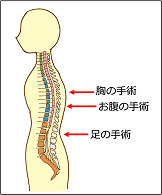
硬膜外麻酔では、麻酔を効かせる部分は手術の場所に合わせて選びます。
おおまかに、針を指す場所は左の図の通りです。
硬膜外針という専用の針を使います。
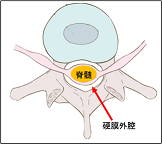
針先が硬膜外腔(図の赤矢印先端の白色の部分)というところに達したら、麻酔の薬を注入します。
硬膜外麻酔では、脊髄くも膜下麻酔と違って、薬を入れても足に症状は出ません。
硬膜外針は中が空洞になっています。この中にカテーテルを通して、硬膜外腔にカテーテルを留置します。痛み止めの入ったボトルをカテーテルにつなぐことで、術後2日間程度の間、鎮痛効果を持続させることが可能です。
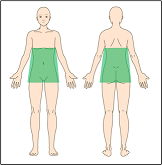
カテーテルを入れる場所(=針を指す場所)を調整することで、手術部位をカバーするように痛み止めを効かせることができます。
左の図は、お腹の手術で硬膜外麻酔を行った場合に、鎮痛効果が出る範囲です。
全身麻酔と硬膜外麻酔を併用する場合は、先に硬膜外麻酔を行ってから、全身麻酔を行います。
 小さい子供の全身麻酔
小さい子供の全身麻酔
小さいお子さんの場合は、ガス麻酔を使って全身麻酔をかけることが多いです。

顔にマスクを当てて、麻酔ガスを吸入してもらいます。泣いて上手に吸入できない子の場合には、看護師や親御さんに抱っこしてもらいながら、ガスを吸入してもらいます。

ガス麻酔が聞いてしっかりと眠ったら、点滴をとります。

点滴から静脈麻酔薬を投与して、全身麻酔を維持します。または、ガス麻酔を持続的に投与することもあります。患者さまの状態や手術の内容に応じて適切な方法を選択します。

全身麻酔がかかったら、麻酔科医が呼吸用のチューブを気管に入れます(気管挿管)。
人工呼吸器にチューブをつないで、呼吸を安定させます。
これらの準備が完了したら、執刀医、麻酔科医、看護師、臨床工学士など関係者全員で手術内容を確認します。全ての確認がOKであれば、手術を始めます。
診療実績
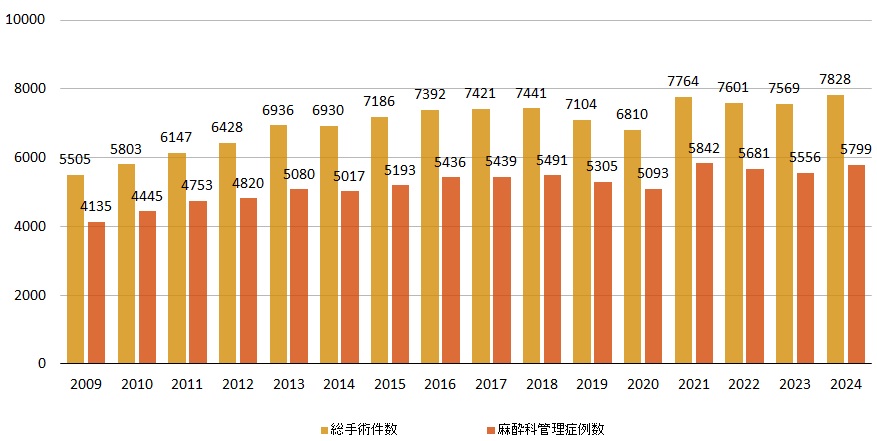
当院センター麻酔科の特徴は、心臓血管手術をはじめとして重症合併症を持つ患者の手術が非常に多いことであります。毎年増え続ける手術を安全に、また痛みストレスの少ないように日夜努力をしています。心臓外科以外にも、腹部手術、呼吸器外科、脳外科、産科、婦人科、泌尿器科をはじめとした大手術が多く、年間手術件数約8,000件のうち、約6,000件の手術を麻酔科で管理しています。
近年では、神経ブロック等も積極的に導入することによって術後痛みをできるだけ軽減するような努力をしています。また患者さんの高齢化も進む中、全身状態がよくない患者さんが沢山いらっしゃる中でより質が高く安全性の高い麻酔を行うために各種麻酔法の工夫、モニターを用いて安全に行っています。また、エコノミー症候群を予防するための院内統一的な取り組みをしています。
緊急手術に対しても24時間受け入れ態勢を整備しています。集中治療部と中央手術部と協力してシームレスに患者さんの診療を行う体制が構築されています。
手術件数の推移
| 手術担当科 | 手術件数 | |
|---|---|---|
| 1 | 眼科 | 1,313 |
| 2 | 外科 | 1,024 |
| 3 | 心臓血管外科 | 820 |
| 4 | 呼吸器外科 | 802 |
| 5 | 泌尿器科 | 635 |
| 6 | 耳鼻咽喉科 | 629 |
| 7 | 脳神経外科 | 544 |
| 8 | 形成外科 | 430 |
| 9 | 婦人科 | 406 |
| 10 | 整形外科 | 292 |
| 11 | 産科 | 238 |
| 12 | 歯科口腔外科 | 206 |
| 13 | 循環器内科 | 141 |
| 14 | 腎臓内科 | 134 |
| 15 | 皮膚科 | 74 |
| 16 | 消化器内科 | 25 |
| 17 | 血液科 | 9 |
| 18 | 麻酔科 | 6 |
| 19 | 救急科 | 0 |
| 総 計 | 7,728 | |
集中治療部診療実績
詳しくは「集中治療部」をご参照ください。
疼痛管理診療実績
- ペインクリニック
- 緩和ケア
「ペインクリニック部門」をご参照ください。
「緩和ケアチーム」をご参照ください。